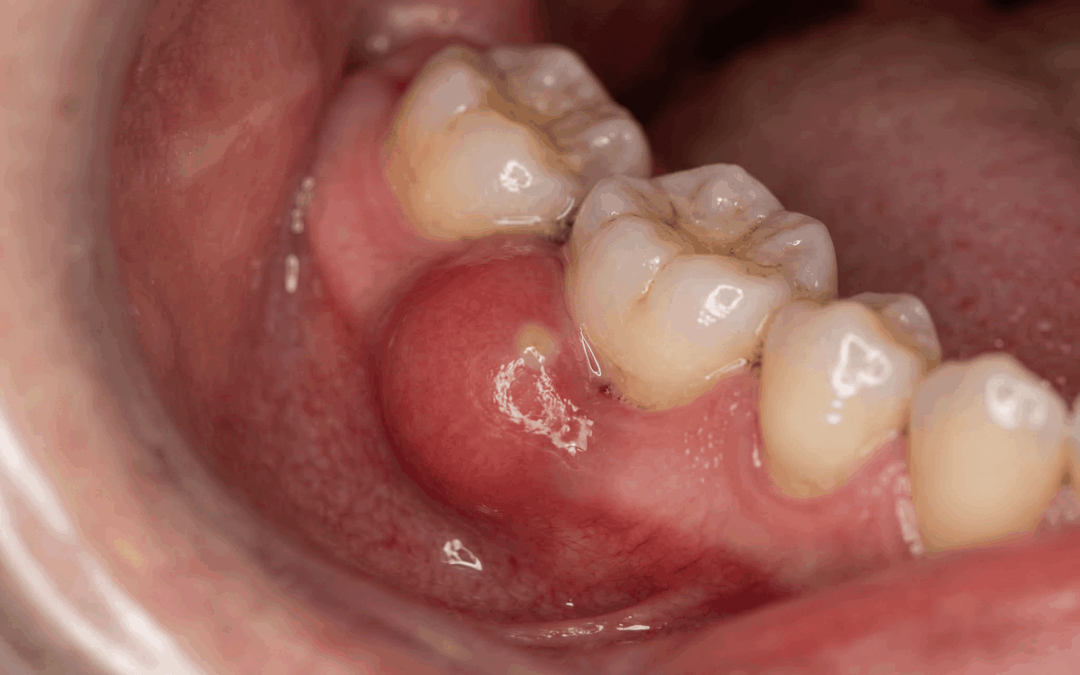
Hay molestias dentales que llegan avisando poco a poco. Un sangrado al cepillarse, una sensibilidad rara, una molestia al masticar que se repite de vez en cuando. Y luego están esas otras que estallan sin pedir permiso: te notas la encía inflamada de repente, aparece una presión incómoda, sientes que “algo late” dentro y, en cuestión de horas, la zona cambia de aspecto. Muchos pacientes en Lleida lo describen igual: “Ayer estaba más o menos bien y hoy tengo como un bulto en la encía”. En bastantes de esos casos, lo que hay detrás es un absceso periodontal, una infección aguda que no siempre afecta al nervio del diente y que, precisamente por eso, se confunde con otros problemas con mucha facilidad.
El error más habitual es pensar que cualquier hinchazón o “flemón” tiene que ver con una caries profunda o con una infección dentro del diente. Pero no siempre es así. A veces el origen está en las encías, en el ligamento que rodea la raíz, en una bolsa periodontal que llevaba tiempo activa o en una zona donde la placa y las bacterias han ido acumulándose sin dar la cara hasta que el organismo ya no puede compensarlo más. Cuando eso sucede, la infección se manifiesta de forma brusca y el paciente siente que el problema ha aparecido de la nada. La realidad, casi siempre, es otra: el absceso no nace en un día, simplemente explota en un día.
Este tipo de cuadros son especialmente delicados porque pueden hacer mucho daño en poco tiempo. No solo por el dolor, que a veces es importante y otras veces sorprendentemente soportable, sino porque un absceso periodontal puede acelerar la pérdida de soporte de un diente que, desde fuera, parecía perfectamente conservable. Y aquí está la trampa: como no siempre hay una caries visible ni una fractura evidente, muchas personas aguantan, se automedican o esperan a ver si “baja solo”. A veces drena un poco, molesta menos y da la falsa sensación de que el problema ya está resuelto. Pero no. Lo que se ha calmado es el síntoma más escandaloso; la causa, si no se trata bien, sigue ahí.
En una clínica centrada en periodoncia como Esmatges Periodoncia, en Lleida, este tipo de infecciones exige ir más allá del alivio rápido. Hay que drenar cuando toca, sí. Hay que controlar la fase aguda, desde luego. Pero, sobre todo, hay que descubrir por qué se ha producido ese absceso, qué tejido ha dañado, si el diente está comprometido y qué margen real hay para conservarlo sin que la infección vuelva a repetirse. Porque una cosa está clara: cuando una encía supura, se inflama o forma un bulto doloroso, la prioridad no es solo que deje de doler. La prioridad es evitar que ese episodio se convierta en el principio de una pérdida dental evitable.
Además, no todos los abscesos periodontales se presentan igual. Algunos cursan con mucho dolor y una hinchazón muy localizada. Otros se comportan de forma más sorda, con presión, mal sabor, movilidad leve o sangrado al tocar. Algunos drenan solos por una pequeña fístula. Otros quedan encapsulados y empeoran rápido. Precisamente por eso conviene entender bien qué son, por qué salen y por qué no deberían banalizarse, sobre todo en pacientes que ya han tenido problemas de encías o que notan que un mismo diente “se inflama de vez en cuando”.
Cuando la encía se infecta desde dentro: por qué aparece un absceso periodontal y qué lo hace tan traicionero
No es una caries ni una simple inflamación: qué ocurre realmente en los tejidos
Un absceso periodontal es una acumulación localizada de infección y pus en los tejidos que rodean al diente, normalmente asociada a una bolsa periodontal o a una alteración en la inserción de la encía sobre la raíz. Dicho en un lenguaje menos técnico: hay bacterias que se han instalado en una zona profunda de la encía, el organismo intenta defenderse, se genera una reacción inflamatoria intensa y el tejido acaba acumulando exudado purulento. El resultado es una especie de “estallido” infeccioso localizado que puede provocar dolor, inflamación, sensación de presión y, en ocasiones, supuración espontánea.
La clave está en que este proceso no empieza arriba, en la superficie visible, sino más abajo. Por eso un paciente puede mirarse la boca y no entender nada. No ve una caries enorme, no ve una fractura clara, no nota que el diente esté roto. Y, sin embargo, la encía ha reaccionado con una intensidad considerable. En muchos casos, la causa de fondo es una periodontitis previa, activa o mal controlada. En otros, la infección se desencadena porque algo ha bloqueado el drenaje natural de una bolsa periodontal y las bacterias quedan atrapadas, multiplicándose en un entorno sin salida.
También puede ocurrir después de que restos de comida o cálculo subgingival queden impactados en una zona concreta, tras un tratamiento incompleto, o alrededor de dientes con anatomías difíciles, furcas, raíces con defectos o bolsas profundas que el paciente no puede limpiar bien en casa. La infección, por tanto, no siempre indica abandono total de la higiene. A veces señala un problema anatómico o periodontal que se ha vuelto inestable.
Por qué a veces aparece “de golpe” si el problema venía de antes
Una de las cosas que más desconciertan a quien lo sufre es la velocidad con la que cambia todo. Pasar de una ligera molestia a una encía hinchada en pocas horas da la impresión de estar ante un problema nuevo. Pero en periodoncia casi nada realmente serio nace de la noche a la mañana. Lo que sucede es que la bolsa periodontal ya existía, las bacterias ya estaban allí y el equilibrio era frágil. En un momento dado, por cambios en la respuesta inmunitaria, acumulación puntual de placa, estrés, tabaquismo, presión mecánica o dificultad de drenaje, el sistema colapsa y la infección se agudiza.
En otras palabras: el absceso no siempre es el inicio de la enfermedad. Muchas veces es la señal tardía de que el proceso llevaba tiempo cocinándose por debajo del radar.
La diferencia entre un absceso periodontal y uno de origen endodóntico
Este matiz es fundamental. Un absceso de origen endodóntico suele estar relacionado con una infección del nervio dental, normalmente por caries profunda, traumatismo o necrosis pulpar. En cambio, el absceso periodontal tiene su origen principal en los tejidos de soporte del diente. La diferencia importa muchísimo porque cambia el diagnóstico, el tratamiento y el pronóstico.
Hay casos mixtos, claro, y ahí es donde la exploración cuidadosa se vuelve decisiva. Un diente puede tener una lesión combinada perio-endo, y si no se identifica bien el origen predominante, el tratamiento puede quedarse corto o enfocarse mal. Por eso no conviene asumir que todo “flemón” necesita automáticamente una endodoncia. A veces el nervio está bien y el problema está fuera del diente, no dentro.
Qué síntomas suelen aparecer y cuáles engañan más al paciente
Lo típico es notar hinchazón localizada en la encía, dolor al masticar, sensación de presión, enrojecimiento, sangrado o supuración. También puede haber mal sabor de boca, mal aliento repentino o la sensación de que el diente está ligeramente “levantado” o diferente al cerrar la boca. En algunos pacientes aparece movilidad transitoria, y eso asusta bastante, con razón.
Lo engañoso es que no siempre duele como uno esperaría. Hay abscesos periodontales que cursan con molestia moderada, incluso con más sensación de bulto que de dolor intenso. Otros drenan parcialmente y alivian la presión, haciendo creer al paciente que el episodio ha remitido solo. Pero si no se elimina la causa, la infección puede reactivarse, cronificarse o seguir destruyendo soporte de forma silenciosa.
Cuando la infección encuentra una vía de salida, no significa que el problema haya terminado
Si aparece una pequeña fístula o el absceso supura, la tensión local puede disminuir y el paciente suele sentir alivio. Eso no significa que el tejido esté curado. Solo significa que la infección ha encontrado una vía para descomprimir. El foco bacteriano puede seguir activo, y de hecho muchas recurrencias empiezan así: un episodio que parecía haberse “desinflado” y vuelve semanas después con más daño alrededor del diente.
Qué factores hacen que un diente tenga más papeletas para sufrir este tipo de infección
No todos los pacientes tienen el mismo riesgo. Los abscesos periodontales son más frecuentes en dientes con antecedentes de periodontitis, bolsas profundas, furcaciones en molares, restauraciones desbordantes, apiñamiento que dificulta la higiene, tabaquismo, diabetes mal controlada o mantenimiento periodontal irregular. También influyen ciertas anatomías radiculares complejas que favorecen la retención de placa y hacen que el cepillado doméstico no llegue a donde debería.
En personas que aprietan mucho los dientes o mastican siempre del mismo lado, la sobrecarga oclusal no suele ser la causa única del absceso, pero sí puede empeorar el cuadro inflamatorio y hacer que un tejido ya comprometido responda peor. Lo mismo ocurre con situaciones de bajada de defensas o épocas de estrés mantenido, donde la respuesta del organismo cambia y las infecciones bucales se expresan con más facilidad.
En Lleida, como en cualquier otra ciudad, hay un patrón que se repite bastante: pacientes que tuvieron tratamiento periodontal, mejoraron, dejaron espaciar demasiado los mantenimientos y, al cabo de un tiempo, reaparecen con un absceso en una zona que ya sabían delicada. No porque el tratamiento inicial estuviera mal hecho, sino porque la periodontitis no se “cura para siempre” y necesita control continuado.
Cómo se trata de verdad un absceso periodontal y qué decisiones marcan la diferencia entre salvar el diente o perderlo
Primero hay que apagar el incendio, pero sin olvidar por qué se prendió
En fase aguda, el objetivo inmediato es reducir la infección, aliviar la presión y controlar el dolor. A veces hace falta facilitar el drenaje a través de la bolsa periodontal. Otras veces conviene acceder a la zona de otra manera, dependiendo de cómo se presente el absceso y del estado del tejido. Lo importante es no quedarse solo en “bajar la inflamación”. Si no se desinfecta la zona y no se estudia la causa de fondo, el episodio puede repetirse.
La exploración clínica aquí es básica: profundidad de sondaje, presencia de pus, movilidad, afectación de furca, patrón radiográfico de pérdida ósea, vitalidad del diente y estado general de la encía del resto de la boca. Todo eso da pistas sobre si se trata de un absceso periodontal puro, de una lesión combinada o de una pieza con un pronóstico ya muy comprometido.
En algunos casos se pautan antibióticos, pero conviene decirlo claro: no son la solución mágica ni sustituyen al tratamiento local. Si el foco sigue ahí, el antibiótico por sí solo no arregla el problema. Puede ayudar, sobre todo cuando hay extensión de la infección o compromiso sistémico, pero la clave sigue siendo eliminar el origen.
Por qué pinchar, drenar o tomar medicación no siempre basta
Muchos pacientes piensan que, si el bulto baja y dejan de notar presión, el diente ya está “resuelto”. Pero un absceso periodontal no es una ampolla aislada que se vacía y desaparece. Suele estar conectado con una bolsa, con cálculo adherido a la raíz, con una superficie contaminada o con una anatomía que favorece la reinfección. Si no se actúa sobre eso, la mejoría será parcial o temporal.
En periodoncia, el verdadero tratamiento empieza cuando el cuadro agudo permite trabajar con precisión: raspado y desbridamiento de la zona, reevaluación del defecto, control del biofilm y, si hace falta, planteamiento de cirugía periodontal o decisiones restauradoras más complejas según el diente y el soporte remanente.
Qué señales hacen sospechar que el pronóstico del diente es delicado
Hay varios indicadores que obligan a ser prudentes: bolsas muy profundas con supuración persistente, pérdida ósea vertical severa, furcas avanzadas en molares, movilidad marcada, fracturas radiculares, lesiones perio-endodónticas complejas o repetición de abscesos en la misma pieza. Cuando varios de estos factores coinciden, el diente puede seguir un tiempo en boca, sí, pero mantenerlo a toda costa no siempre es la mejor decisión.
A veces el tratamiento más sensato no es insistir en salvar una pieza condenada, sino valorar a tiempo una extracción planificada y una futura rehabilitación más estable. Tomar esa decisión no es rendirse. Es evitar que la infección destruya aún más hueso y complique tratamientos posteriores.
El papel del mantenimiento periodontal después del episodio agudo
Una vez controlado el absceso, empieza la parte que más condiciona el futuro: el mantenimiento. Si el paciente ya tenía antecedentes de enfermedad periodontal, ese diente y el resto de la boca pasan a requerir vigilancia estrecha. Revisiones periódicas, sondajes de control, higiene profesional adaptada y refuerzo de la técnica de limpieza en casa son piezas clave para que el episodio no se repita.
Y aquí hay que insistir en algo importante: cuando una boca ha desarrollado un absceso periodontal, no estamos hablando de una simple anécdota. Estamos ante una señal de vulnerabilidad periodontal real. Aunque el dolor desaparezca, la boca merece seguimiento serio.
Qué opciones existen para conservar la pieza y cuándo hay que plantearse otro camino
Si el defecto periodontal es tratable y el diente mantiene un soporte razonable, muchas veces se puede conservar. La clave está en eliminar el factor infeccioso, acceder bien a la superficie radicular, controlar la bolsa y reevaluar cómo responde el tejido. En algunos casos, tras la fase inicial, puede ser útil una cirugía periodontal para limpiar con visión directa, remodelar el defecto o facilitar un entorno higienizable.
Cuando el problema afecta a molares con furca, la decisión se vuelve más técnica. Hay piezas que se mantienen muchos años con un buen plan de mantenimiento. Otras, en cambio, generan infecciones repetidas y se convierten en un foco de complicaciones. No hay recetas universales. Lo que funciona es analizar con rigor el caso concreto.
También existen situaciones en las que el diente está razonablemente salvable, pero el paciente necesita asumir que conservarlo implica compromiso a largo plazo: revisiones frecuentes, higiene muy meticulosa, control de factores de riesgo y aceptación de que la estabilidad dependerá del seguimiento. Para algunos pacientes eso encaja bien. Para otros no tanto. Y esa realidad también hay que tenerla en cuenta al planificar.
- Control del episodio agudo: drenaje, desinfección local y evaluación precisa del origen de la infección.
- Tratamiento periodontal causal: raspado, eliminación de cálculo y control de la bolsa responsable.
- Reevaluación del pronóstico: comprobar si el diente responde bien o si la pérdida de soporte lo compromete seriamente.
- Mantenimiento a medida: visitas periódicas para evitar que el absceso reaparezca en el mismo diente o en otra zona.
Cuando el absceso se repite en el mismo sitio, hay que dejar de pensar en casualidades
Un episodio aislado ya merece atención. Pero si un mismo diente se inflama varias veces, supura de forma intermitente o da molestias recurrentes, el mensaje es bastante claro: algo de fondo no está resuelto. Puede ser una furca difícil de mantener, una fractura no diagnosticada, una lesión combinada, un defecto vertical complejo o un entorno periodontal que no se consigue estabilizar. Seguir apagando fuegos sin revisar la estructura del problema suele retrasar decisiones importantes.
La relación entre absceso periodontal y pérdida de hueso es más seria de lo que parece
Cada episodio agudo puede implicar destrucción adicional del soporte. No siempre se percibe de forma inmediata, pero a nivel periodontal el precio puede ser alto. Por eso, cuanto antes se actúe, mejor. Esperar a que “se abra y drene” o tomar antiinflamatorios sin valoración profesional puede hacer que la infección siga avanzando mientras los síntomas aparentan mejorar.
En una clínica periodontal de Lleida, el objetivo no es solo que no duela hoy
El abordaje bien hecho busca que el paciente pueda conservar sus dientes el mayor tiempo posible en condiciones estables y funcionales. Eso implica pensar a medio y largo plazo. Un absceso periodontal no debería gestionarse como un simple episodio aislado, sino como una alerta clínica seria dentro de la historia periodontal del paciente. A veces el diente se salva y sigue años en boca con buen pronóstico. A veces el auténtico acierto es identificar que no merece la pena arriesgar más hueso y planificar otra solución antes de que el deterioro sea mayor.
Lo decisivo no es solo tratar la infección, sino entender por qué ha elegido ese diente y ese momento
Esa es, probablemente, la pregunta más útil de todas. Porque detrás de un absceso periodontal no hay mala suerte sin más. Hay una razón biológica, anatómica o funcional que ha permitido que la infección estalle justo ahí. Encontrarla a tiempo marca la diferencia entre un simple alivio pasajero y un tratamiento de verdad. Y cuando esa investigación se hace bien, muchas piezas que parecían perdidas todavía pueden mantenerse, mientras que otras, que parecían “aguantar”, revelan que ya no ofrecen un pronóstico razonable.
En cualquiera de los dos escenarios, lo importante es llegar a esa conclusión con criterio, no por cansancio ni por improvisación. Al fin y al cabo, una encía que se hincha, supura o duele no está exagerando: está avisando. Y conviene escucharla antes de que el siguiente aviso llegue con menos margen de maniobra.