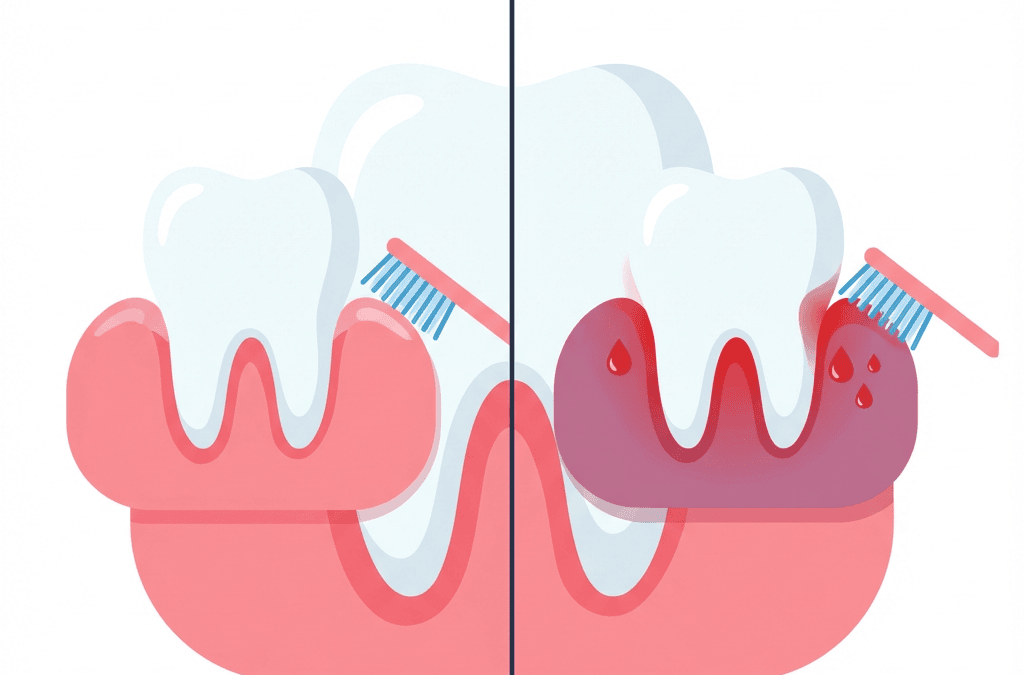
Hay una frase que se repite más de lo que debería: “Me sangran las encías, pero bueno… a mí siempre me ha pasado”. Y claro, si te pasa desde hace tiempo, el cerebro hace lo suyo: lo normaliza. El problema es que la encía sana no sangra. Ni “un poquito”, ni “solo cuando uso hilo”, ni “solo cuando aprieto el cepillo”. El sangrado es una señal, a veces la primera y a veces la única durante meses, de que algo está desajustado en el equilibrio entre tu cuerpo, tu higiene y el biofilm bacteriano.
En una clínica con enfoque periodontal en Lleida, esto lo vemos a diario: pacientes que se preocupan por una caries (lógico), por un diente que se rompe (normal), o por el color (también), pero que llevan años conviviendo con una encía inflamada sin darle demasiado peso. Y lo curioso es que el sangrado suele aparecer en momentos concretos: cuando cambias de cepillo, cuando te animas con el hilo dental, cuando te hacen una limpieza, cuando estás más estresado o cuando pasas una temporada “a medio gas” con la higiene. ¿Casualidad? No. Es el cuerpo avisando.
Este artículo está pensado para responder a lo que la gente busca de verdad: ¿por qué sangran las encías? ¿Es gingivitis o periodontitis? ¿Y qué pasa si llevo implantes? ¿Se puede frenar sin llegar a cirugías? Vamos a desgranarlo con calma y con un enfoque práctico, sin dramatismos, pero sin maquillaje.
Cuando la encía sangra: qué significa de verdad y por qué no conviene “dejarlo pasar”
Gingivitis y periodontitis: la diferencia que cambia el pronóstico
La gingivitis es inflamación de la encía. Punto. Es reversible y, en la mayoría de casos, se resuelve cuando se elimina la causa principal: el acúmulo de biofilm y la respuesta inflamatoria que genera. Suele presentarse con encía enrojecida, algo más hinchada y sangrado al cepillado o al usar seda. En esta fase, el hueso que sostiene el diente aún no se ha visto afectado de forma significativa. Dicho en lenguaje llano: todavía estás a tiempo de apagar el fuego sin que se te queme la cocina.
La periodontitis, en cambio, es otra liga. Aquí ya no hablamos solo de encía, sino de pérdida de inserción y, con frecuencia, pérdida de hueso alrededor del diente. Puede avanzar de forma silenciosa: a veces el sangrado aparece y desaparece, a veces el dolor brilla por su ausencia, y lo único que notas (si lo notas) es un cambio sutil: más espacios entre dientes, un “sabor raro” recurrente, movilidad ligera o sensibilidad en zonas concretas. ¿Lo más traicionero? Que puedes tener periodontitis sin sangrado constante, sobre todo si hay factores como tabaco o determinados medicamentos. Por eso el sangrado es importante, pero no es el único marcador.
Entonces, ¿cómo se distingue? Con una evaluación periodontal real: sondaje, medición de bolsas, revisión de sangrado, evaluación de placa, y cuando corresponde, radiografías para valorar el soporte óseo. A simple vista, la boca puede engañar. Y bastante.
El sangrado no es “por cepillarte fuerte”, aunque te lo parezca
Es común culpar al cepillo: “me sangra porque me he dado fuerte”. Sí, un trauma puede irritar, pero la mayoría de sangrados recurrentes no vienen de ahí. Vienen de una encía inflamada que, al mínimo estímulo, responde con hemorragia. Es como una piel con dermatitis: si la rozas, se queja. El problema no es el roce, es la inflamación de base.
Por qué a veces sangra solo cuando usas hilo o interdental
Este es un clásico. Empiezas a usar hilo dental “en serio” y, de repente, parece que has destapado una fuente. En realidad, has tocado zonas donde el cepillo no llega bien: los espacios interdentales. Ahí se acumula biofilm con facilidad, y la encía se inflama justo donde menos se ve. Cuando por fin limpias, sangra. ¿Es mala señal? Es señal de que hacía falta. Si, con una técnica correcta, la constancia y el mantenimiento profesional, el sangrado disminuye en días o pocas semanas, vas por buen camino. Si no baja o empeora, toca revisar.
¿Y si el sangrado aparece “por temporadas”?
Hay periodos en los que las encías se alteran más: cambios hormonales, estrés, bajada de defensas, temporadas de respiración bucal por congestión, o incluso cambios de rutina. En Lleida, con estaciones marcadas y cambios de hábitos (calefacción, boca más seca, menos hidratación), es habitual que algunos pacientes noten picos. El sangrado estacional no significa que “sea normal”; significa que hay una vulnerabilidad que conviene estabilizar.
Las causas reales detrás del sangrado: lo que suele estar pasando en tu boca
En la práctica, el sangrado gingival tiene una causa central: inflamación. La pregunta es por qué se inflama. Y aquí entran varios factores que, combinados, hacen de las suyas. El primero es el biofilm bacteriano, esa película que se pega a dientes y encías y que, si no se elimina bien, madura y se vuelve más agresiva. Con el tiempo, ese biofilm se organiza, se hace más complejo, cambia su composición, y la encía responde con una inflamación crónica de baja intensidad que parece poca cosa… hasta que no lo es.
El segundo factor es la técnica de higiene. Puedes cepillarte tres veces al día y, aun así, dejar zonas con placa si la técnica no es efectiva o si faltan herramientas interdentales adecuadas. Hay bocas con apiñamiento, con puentes, con coronas, con implantes, con retenedores, con restauraciones antiguas que crean recovecos donde la placa se siente como en casa. En esas bocas, “cepillo y ya” suele quedarse corto.
El tercer factor es el terreno biológico: hay personas con una respuesta inflamatoria más intensa, con predisposición familiar a periodontitis, con diabetes mal controlada, con medicaciones que alteran la encía, o con hábitos como el tabaco que modifican la microcirculación y enmascaran síntomas. Y aquí es donde la periodoncia deja de ser solo higiene y pasa a ser medicina aplicada a la boca.
El papel de las restauraciones y los márgenes “traicioneros”
Un empaste o una corona mal ajustada (o simplemente antigua) puede crear un escalón microscópico donde el biofilm se acumula con facilidad. El paciente no lo ve, no lo nota, y la encía alrededor empieza a sangrar siempre en el mismo punto. Si el sangrado es muy localizado, conviene pensar en esto: un margen subgingival, un contacto abierto donde se queda comida, o un exceso de material restaurador. No siempre es “una enfermedad general”; a veces es un detalle mecánico que está provocando un problema biológico.
Encía fina, recesión y sensibilidad: cuando la inflamación se vuelve visible
En biotipos finos, la encía reacciona retrayéndose con más facilidad. Es decir: si hay inflamación repetida, la encía no solo sangra, también se va “encogiendo” poco a poco. Esto puede acabar en recesiones, sensibilidad al frío y una estética que preocupa. Y aquí aparece una trampa mental: muchas personas se centran en la sensibilidad y se olvidan de la causa. Pero si la raíz está expuesta porque la encía se retrajo por inflamación, el foco está en controlar esa inflamación y estabilizar el tejido.
Si llevas implantes: por qué el sangrado alrededor del implante merece atención extra
Con implantes, la cosa cambia. No porque el implante sea “más delicado” en sí, sino porque el tejido que lo rodea no se comporta exactamente igual que el del diente natural. Un diente tiene ligamento periodontal; un implante no. Y esa diferencia hace que, cuando hay inflamación, el patrón de progresión pueda ser distinto. Sangrado alrededor de un implante suele asociarse a mucositis periimplantaria (inflamación reversible de tejido blando) o, si ya hay pérdida ósea, a periimplantitis. Y aquí, lo que conviene evitar es el “ya se me pasará”. En implantología, la detección temprana es oro.
La mucositis periimplantaria: la fase que se puede revertir
Cuando el tejido alrededor del implante sangra al cepillado o al sondaje, pero no hay pérdida ósea relevante, suele ser mucositis. En esta fase, con higiene específica, control profesional y ajuste de factores locales (perfil de emergencia, accesibilidad, biofilm), se puede revertir. Lo importante es no cronificarla. La inflamación mantenida alrededor de un implante es una invitación a que el problema escale.
El factor “accesibilidad”: si no se puede limpiar, se complica
Muchos problemas periimplantarios empiezan por una realidad simple: hay prótesis y diseños que el paciente no puede limpiar bien. A veces porque el acceso es estrecho, otras por un puente atornillado con zonas retentivas, otras por falta de encía queratinizada o por una mucosa muy móvil. En esos casos, el sangrado no es falta de ganas; es falta de acceso. En una clínica periodontal en Lleida, esto se aborda con planificación y ajustes, no con reproches.
¿Y si sangra “solo al pasar el interdental” en un implante?
Si el sangrado es puntual, siempre en la misma zona, y especialmente si se acompaña de mal sabor recurrente o sensación de inflamación, conviene revisar el punto de contacto, el ajuste protésico y la presencia de biofilm submucoso. En implantes, ese tipo de sangrado localizado puede ser la señal más temprana de un problema que, si se ignora, termina siendo más complejo de tratar.
Cómo se aborda el sangrado gingival en una clínica periodontal en Lleida: diagnóstico fino y tratamiento realista
El diagnóstico que de verdad cambia el plan
El sangrado es un síntoma. Lo que decide el tratamiento es el diagnóstico. En una evaluación periodontal completa se mide la profundidad de los surcos y bolsas, el patrón de sangrado, la presencia de placa y cálculo, la movilidad, la recesión, la afectación de furcas en molares y la distribución del problema. No es lo mismo un sangrado generalizado por gingivitis que sangrado localizado por un margen protésico, ni lo mismo bolsas superficiales que bolsas profundas con pérdida ósea.
Además, en pacientes con implantes se valora el estado periimplantario: profundidades, sangrado, supuración si existiera, y cambios óseos marginales. A veces el paciente llega pensando que “le sangran las encías”, y lo que hay es una mucositis alrededor de un implante concreto que necesita otro enfoque.
La fase higiénica: cuando la limpieza profesional es terapéutica
Hay limpiezas “de mantenimiento” y limpiezas que son parte del tratamiento. Cuando hay sangrado constante, suele haber cálculo y biofilm en zonas subgingivales, aunque tú no lo veas. La eliminación profesional de esos depósitos reduce la carga bacteriana, permite que la encía desinflame y ayuda a que la higiene en casa sea efectiva. Es frecuente que el paciente note una mejora clara en pocos días: menos sangrado, menos “sensación de encía blanda”, mejor aliento y menos molestia al usar hilo.
Lo importante es que esta fase no se improvisa. Se planifica según el caso, se controla la respuesta tisular y se reevalúa. Si tras la fase higiénica persisten bolsas profundas o sangrado en puntos específicos, se decide el siguiente paso con datos, no con intuición.
Ajustes de técnica y herramientas: lo que funciona en tu boca, no en la del vecino
La higiene “perfecta” no existe en abstracto. Existe la higiene eficaz en tu boca concreta. Hay pacientes que necesitan un cepillo eléctrico con cabezal pequeño; otros, un manual ultrasuave porque su encía es muy sensible; otros, interdentales de diámetros distintos según la zona; otros, seda en sectores anteriores y cepillos interproximales en posteriores. Lo relevante es que la herramienta se adapte a tu anatomía y que la técnica sea sostenible. Porque, seamos honestos, lo que no se puede mantener en el tiempo, no sirve.
En casos de sangrado persistente, también se revisa el entorno: respiración bucal, sequedad oral, fármacos que reducen saliva, hábitos de picoteo y hasta la forma de apretar los dientes. La periodoncia moderna se parece más a un “mapa de factores” que a una receta única.
Cuando hay periodontitis: estabilizar, no solo “limpiar”
Si se confirma periodontitis, el objetivo no es solo quitar la inflamación del momento; es estabilizar la enfermedad. Esto implica eliminar depósitos subgingivales, controlar la respuesta inflamatoria, mejorar el acceso a la higiene y mantener un plan de seguimiento. En periodontitis, las visitas de mantenimiento no son un capricho: son la barrera que evita recaídas silenciosas. El sangrado que vuelve, casi siempre vuelve por el mismo motivo: el biofilm vuelve a ganar terreno donde antes ya lo tenía.
En algunos casos, según la profundidad de bolsas y la anatomía, puede ser necesario un abordaje adicional. La decisión se toma en base a parámetros objetivos y a cómo responde la encía tras la fase inicial. No todos los pacientes necesitan lo mismo, y ese es el punto: personalizar, no generalizar.
Si el sangrado viene de un “detalle”: contactos abiertos, coronas, mordida o implantes
Hay sangrados que no se van porque el problema no está en la higiene, sino en un factor local que mantiene la inflamación. Un contacto abierto que hace que se empaquete comida; una corona con un borde que invade demasiado la encía; una restauración con un pequeño escalón; una prótesis sobre implante que no permite limpiar; una mordida que traumatiza una zona concreta. En esos casos, si no se corrige el factor, el sangrado será el recordatorio constante.
Cuando se detecta ese tipo de causa, la solución suele ser más sencilla de lo que parece, pero requiere precisión. Ajustar una mordida, redefinir un perfil protésico o corregir un margen puede ser la diferencia entre una encía que sangra cada semana y una encía estable.
Lo que puedes esperar cuando el sangrado se controla
Cuando el tejido se desinflama, suele mejorar el color, la consistencia y la sensación al cepillarte. También es frecuente que disminuya el mal aliento asociado a inflamación y que el uso de hilo/interdental deje de ser una experiencia “de guerra”. En implantes, el objetivo es que el tejido se mantenga sin sangrado y con una higiene accesible, porque eso es lo que protege el hueso en el tiempo.
Y ojo: controlar el sangrado no significa “ya está, asunto cerrado”. Significa que la encía ha dejado de gritar. A partir de ahí, el mantenimiento y la constancia son los que sostienen el resultado. En una ciudad como Lleida, donde muchas personas invierten en su salud dental y quieren soluciones duraderas, esta es la mentalidad que más protege a largo plazo.